Angine de poitrine ANGOR
Cours de Cardiologie
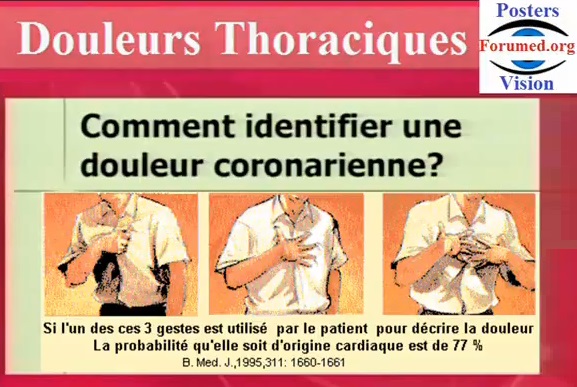
| INFARCTUS DU MYOCARDE IDM Thrombose coronaire Occlusion coronaire Définition: infarctus du myocarde est une nécrose ischémique du muscle cardiaque secondaire à une anoxie cellulaire prolongée, intéressant plus de 2 cm² de la surface ventriculaire par occlusion d’une artère du réseau coronaire (thrombose surajoutée à une sténose athéromateuse). Les études expérimentales suggèrent que la nécrose myocardique secondaire à une occlusion coronaire totale est complète en 4 à 6 h. Étiologie:La thrombose coronaire sur plaque d’athérome est le mécanisme le plus fréquent. Spasme artériel (syndrome de Prinzmetal, chimiothérapie, cocaïne) Traumatisme thoracique Embolie coronaire Intoxication au monoxyde de carbone (spasme et hypoxie) Maladies hématologiques Malformations congénitales des coronaires Signes cliniques : Les conséquences cliniques dépendent de la taille, de la localisation de l’infarcissement et de la rapidité à laquelle le flux sanguin coronaire peut être rétabli par des moyens pharmacologiques ou mécaniques. douleur thoracique en barre rétrosternale, constrictive, prolongée, irradiant souvent aux mâchoires, aux membres supérieurs (surtout bras gauche), au dos, résistante à la trinitrine. Fréquentes localisations atypiques de la douleur (abdomen) , anxiété, syncope, nausées, dyspnée, pâleur, fièvre , rechercher une complication à l’examen clinique (souffle, insuffisance cardiaque, choc…). Classification de Killip |

Classification de Killip
| Formes anatomiques : on distingue : les infarctus transmuraux (avec onde Q) les infarctus sous-endocardiques (sans onde Q). L’occlusion du tronc commun de l’artère coronaire gauche qui vascularise 70% de la masse ventriculaire est catastrophique et le plus souvent rapidement mortelle. Diagnostic différentiel: Angor instable Dissection aortique Embolie pulmonaire Péricardite aiguë (douleur posturale et modifiée par la respiration, frottement péricardique, sus-décalage de ST concave vers le haut) Spasme œsophagien Pancréatite Examens complémentaires : Enzymes musculaires: les cinétiques d’apparition enzymes musculairesdécalées permettent de dater rétrospectivement un infarctus semi-récent quand la clinique est insuffisante. les CPK créatine phosphokinases (et surtout les isoenzymes MB spécifiques du myocarde) augmentent dès les 4 à 8 premières heures, atteignent leur maximum en 24 h, et se normalisent en 3 à 4 j. ( élévation des CPK (mais pas des CPK MB) après chute, injection intramusculaire, rhabdomyolyse ). Les ASAT spartate aminotransférase s’élèvent vers la 12ème heure, leur pic est plus tardif (48 h), elles se normalisent en 5 j environ. Les LDH lacticodéshydrogénase s’élèvent dès la 24ème heure et se normalisent en 7 à 10 j. L’ Hyperleucocytose secondaire est possible ECG Sus-décalage du segment ST (convexe vers le haut) d’au moins 2 mm dans les dérivations précordiales et d’au moins 1 mm dans les dérivations standard dans un territoire électrique Apparition secondaire d’une onde Q de nécrose (IDM transmural après la 12ème h), puis négativation des ondes T. Parfois, sous-décalage de ST (IDM sous-endocardique) Exceptionnellement, ECG normal Échocardiographie (bidimensionnelle, en mode M) Très utile pour visualiser les anomalies de la cinétique segmentaire et de la fonction globale ventriculaire gauche Recherche des complications mécaniques (insuffisance mitrale, communication interventriculaire…) Radiographie de thorax: telethorax normale, recherche de signes d’insuffisance cardiaque Scintigraphie au thallium ou au technétium (intérêt surtout dans le post-infarctus) Coronarographie permet le diagnostic de certitude, et parfois le traitement par angioplastie. Traitement : hospitalisation dans l’unité de soins intensifs de cardiologie , surveillance sous scope, surveillance clinique (pouls, pression artérielle, diurèse, récidives douloureuses…).Basées sur plusieurs principes: analgésie efficace (ne pas hésiter à recourir aux morphiniques ), prévention et traitement des complications électriques et mécaniques, limitation de la taille de l’infarctus Oxygènotherapie nasale : administration habituelle d’oxygène nasal pendant les 24 premières heures Traitement d’une éventuelle insuffisance cardiaque Reperfusion coronaire, trois possibilités Fibrinolyse par voie générale (dans les six premières heures): streptokinase, RTPA (activateur du plasminogène) Angioplastie transluminale en urgence Chirurgie de reperfusion en urgence (rare) Traitement des complications Défaillance cardiaque: diurétique, inotropes positifs, contre-pulsion par ballonnet intra-aortique Tachycardie ventriculaire: lidocaïne ou choc électrique externe Fibrillation ventriculaire: choc électrique externe Flutter ou fibrillation auriculaire: digitaliques Bradycardie sinusale: si symptomatique, traitement par atropine, voire sonde d’entraînement électrosystolique Bloc auriculoventriculaire dans les infarctus inférieurs, pose d’une sonde de stimulation endocavitaire si conséquences hémodynamiques dans les infarctus antérieurs: entraînement électrosystolique systématique (beaucoup préconisent la mise en place d’une sonde d’entraînement dès l’apparition d’un bloc de branche gauche), ß-bloquants: métoprolol (5 mg IV lente 3 fois/24 h, puis 50 mg per os 4 fois/j puis 100 mg 2 fois/j) ou aténolol (5 mg IV en 5 min, puis 2ème dose 10 min après puis relais per os) Aspirine: 500 mg IVD puis relais per os Héparine Lidocaïne Trinitrine Prophylaxie prévention : mesures hygiéno-diététiques régime pauvre en graisse. traitement des facteurs de risque cardiovasculaires repos au lit strict pendant au moins 24 h , rééducation ultérieure sous surveillance médicale. Complications: Péricardite Trouble du rythme Insuffisance mitrale Arrêt cardiaque Insuffisance cardiaque Choc cardiogénique Rupture myocardique Syndrome de Dressler Anévrisme ventriculaire gauche Thrombus ventriculaire gauche et embolie périphérique Thromboses veineuses profondes et embolies pulmonaires Communication interventriculaire Évolution : mortalité hospitalière de 10% dont plus de 60% la première heure décès, puis mortalité de 10% la première année Reconnaitre une crise cardiaque des autres douleurs thoraciques |





