Eczema
Eczema
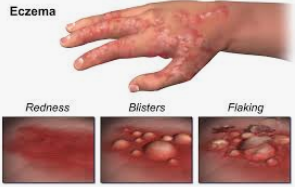
| Les #eczémas sont secondaires à l’activation de #lymphocytes T spécifiques d’antigènes présents ou exprimés dans la peau. Les traitements #immunosuppresseurs capables de bloquer l’activation des lymphocytes T sont efficaces dans les eczémas. Ils sont exceptionnellement prescrits par voie systémique ( #ciclosporine, tacrolimus), mais certains d’entre eux (tacrolimus), très efficaces par voie locale, sont largement utilisés. LLes eczémas correspondent à une rupture de tolérance immunitaire. Nous sommes tous immunisés contre les molécules de l’environnement, et les sujets non allergiques possèdent des lymphocytes T régulateurs fonctionnels qui s’opposent à l’activation des lymphocytes T effecteurs. Les patients atteints d’eczéma ont, à un moment donné, «permis» l’expansion des lymphocytes T effecteurs, par déficit en fonction de régulation. Plusieurs traitements actuels des eczémas sont capables d’activer le compartiment régulateur. C’est le cas des UV, mais aussi de l’induction de tolérance par voie orale ou de l’induction de tolérance par exposition à de faibles quantités d’allergènes (méthode appelée aussi désensibilisation). Plusieurs pistes thérapeutiques sont actuellement testées pour activer les lymphocytes T régulateurs des patients dans le but de réinduire une tolérance immunitaire.Eczema de contact Eczémas de contact et atopique auraient une physiopathologie commune liée à une rupture de tolérance immunitaire vis-à-vis d’antigènes présents au niveau cutané, potentielle chez tout individu et facilitée par de nombreux facteurs. Dans le premier cas, les allergènes seraient des agents chimiques non protéiques (métaux, colorants…), dans le second, des protéines de l’environnement (pollens, antigènes microbiens…). PHYSIOPATHOLOGIE Les eczémas sont des réactions inflammatoires cutanées dues à l’activation dans la peau de lymphocytes T spécifiques d’antigènes présents dans l’épiderme.Ils correspondent donc à des réactions d’hypersensibilité retardée de type IV de la classification de Gell et Coombs. Inflammation cutanée, régulation et tolérance Les poussées de la maladie sont le résultat de l’activation de deux sous-populations de lymphocytes T doués de fonctions opposées : les lymphocytes T effecteurs proinflammatoires et les lymphocytes T régulateurs antiinflammatoires. La sévérité et la durée d’une poussée semblent directement liées à l’état d’activation et (ou) à la taille de ces deux compartiments. Une régulation fonctionnelle efficace peut aboutir à l’absence d’inflammation (tolérance) malgré des contacts antigéniques répétés. À l’opposé, un défaut quantitatif ou fonctionnel de la population de lymphocytes T régulateurs peut expliquer l’importance d’une poussée ou sa chronicitéÉtapes du développement d’une lésion d’eczéma L’eczéma, chez un individu, se développe selon trois phases (sensibilisation, développement de l’eczéma, régulation de l’inflammation) et implique trois partenaires : l’antigène, les cellules présentatrices d’antigène et les lymphocytes T effecteurs et régulateurs. Le schéma général est donc similaire pour l’eczéma de contact et l’eczéma atopique.Phase de sensibilisation Survenant chez un individu jusque-là non malade, elle est cliniquement muette et aboutit à la génération de lymphocytes T spécifiques effecteurs pro-inflammatoires. Les antigènes présents au niveau épidermique sont pris en charge par les cellules dendritiques qui s’activent et migrent dans les ganglions lymphatiques, drainant la peau où la présentation d’antigènes aux lymphocytes T a lieu.Cela aboutit à l’activation de lymphocytes T effecteurs pro-inflammatoires ainsi qu’à l’émergence de lymphocytes T régulateurs à activité anti-inflammatoire. Les lymphocytes T produits sortent des ganglions, passent dans le canal thoracique, puis dans le sang, et se retrouvent dans la peau après passage à travers les cellules endothéliales des vaisseaux du derme superficiel grâce à la présence d’une molécule de domiciliation cutanée (molecule cutaneous lymphocyte antigen [CLA]).Phase de déclenchement des lésions d’eczéma Lors d’une nouvelle exposition cutanée aux antigènes, ceux-ci sont pris en charge par les cellules épidermiques dont les cellules dendritiques et les kératinocytes qui les présentent aux lymphocytes T par leurs molécules de CMH de classe I et de classe II permettant l’activation respective des lymphocytes T CD8+ et CD4+ spécifiques d’antigènes. Les lymphocytes T effecteurs activés exercent alors leurs fonctions de cytotoxicité et de production de cytokines et chimiokines capables d’activer d’autres types cellulaires, dont les kératinocytes et les cellules endothéliales. Cette tempête cytotoxique et cytokinique est responsable du recrutement des leucocytes dans le derme, puis dans l’épiderme où les kératinocytes subissent une intense apoptose.Les modifications histologiques et cliniques de la maladie sont apparentes, et la lésion d’eczéma s’installe et va durer plusieurs jours à plusieurs mois, en fonction de la persistance de l’antigène au niveau cutané et de la mise en place de mécanismes de régulation anti-inflammatoire. Régulation de l’inflammation La rémission d’un eczéma fait intervenir des lymphocytes T régulateurs anti-inflammatoires, principalement des CD4+, qui vont s’opposer à l’effet pro-inflammatoire des lymphocytes T effecteurs. Plusieurs sous-populations de CD4+ régulateurs ont été récemment caractérisées dans un ensemble de modèles expérimentaux de maladies auto-immunes ou inflammatoires chroniques parmi lesquels les lymphocytes T CD4+ CD25+ encore appelés lymphocytes T régulateurs naturels.Dans les eczémas de contact comme dans l’eczéma atopique, les lymphocytes T CD4+ régulateurs sont les principales cellules régulatrices capables de bloquer l’inflammation et d’assurer la rémission de la poussée. Les lymphocytes T CD4+ régulateurs/tolérogènes et l’IL-10 Des sous-populations de lymphocytes T ont plus particulièrement été étudiées dans l’eczéma.Elles sont capables de produire de fortes quantités d’interleukine-10 (IL-10) dont le rôle dans la régulation de l’eczéma est affirmé par l’existence d’une inflammation exacerbée et chronique survenant chez les animaux génétiquement déficients en IL-10. L’IL-10 est la principale cytokine immunosuppressive produite lors d’une réponse immunitaire et, comme l’IL-2, elle est nécessaire aux fonctions des lymphocytes T régulateurs (LT reg). De nombreuses études ont corrélé l’amélioration clinique de maladies inflammatoires avec l’induction de production d’IL-10 par les LT reg. C’est le mécanisme principal par lequel l’immunothérapie spécifique d’allergène est efficace.L’IL-10 est impliquée dans les phénomènes naturels de tolérance immunitaire aux haptènes, que ce soit la tolérance orale24 ou la tolérance à faible doses d’haptènes.Cependant, les mécanismes précis par lesquels l’IL-10 et les lymphocytes T CD4+ régulateurs bloquent l’induction des lymphocytes T effecteurs et préviennent la sensibilisation (effet tolérogène), ou inhibent leur activation et régulent la réponse inflammatoire (effet régulateur), ne sont pas connus. Les cellules CD4+ CD25+ régulatrices naturelles sont des cellules clés dans le maintien de la tolérance périphérique et le contrôle des réponses inflammatoires. Leur action suppressive/régulatrice a été soulignée dans plusieurs modèles de maladies auto-immunes (p. ex. diabète, sclérose en plaques, psoriasis) et allergiques (asthme, rhinite, eczéma atopique). Elles ne sont pas spécifiques d’antigène. Elles représentent 2 à 5 % des lymphocytes T CD4+ du sang périphérique chez tous les individus, possèdent un phénotype de cellules T activées et expriment |
| Copyright © 2005 look4 medsante.com |





