PLEURESIE Epanchement pleural
Pneumologie
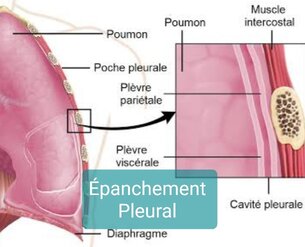
PLEURESIE Epanchement pleural
Définition: Épanchement liquidien de la cavité pleurale qui, à l’état normal, est une cavité virtuelle ne contenant que quelques millilitres de liquide. Cet épanchement peut être un transsudat ou un exsudat. Les transsudats ont des taux de protides bas (< 30 g/l). Ils sont dus à une augmentation de la pression hydrostatique vasculaire ou à une diminution de la pression oncotique liée aux protéines. La plèvre est en réalité normale. Une cause mécanique doit être recherchée comme une origine cardiaque ou une hypoalbuminémie. Les exsudats ont des taux de protides élevés (> 30 g/l). Ils sont de type inflammatoire et la plèvre est pathologique. Les deux grandes étiologies des exsudats sont les néoplasies et les infections comme la tuberculose.
Étiologie:
1- Transsudats
- Insuffisance cardiaque gauche: épanchement souvent bilatéral
- Cirrhose hépatique: épanchement souvent à droite
- Insuffisance rénale, syndrome néphrotique: épanchement souvent bilatéral
- Hypoprotidémie par dénutrition
- Syndrome de Demons-Meigs qui associe une tumeur bénigne de l’ovaire et un transsudat
2- Exsudats
- Épanchement para-pneumonique
- Pleurésie purulente ou décapitée d’origine bactérienne: due au pneumocoque ou à un bacille à Gram négatif chez l’adulte, à l’H. influenzæ, au staphylocoque doré ou au mycoplasme chez l’enfant
- Tuberculose
- Pleurésie virale dont le diagnostic ne peut être admis qu’avec circonspection
- Pleurésie fongique, rare
- Pleurésie maligne: primitive (mésothéliome) ou métastatique avec, par ordre de fréquence pour le cancer primitif, les bronches, le sein, les lymphomes (cause de chylothorax)
- Causes sous-diaphragmatiques: pancréatite avec épanchement souvent à gauche ayant un taux d’amylase élevé, abcès sous-phrénique, cause hépatique.
- Collagénose: polyarthrite rhumatoïde ou lupus
- Origine médicamenteuse ou après une radiothérapie
- Syndrome de Dressler: après un infarctus du myocarde ou une cardiotomie, souvent associé à une péricardite
- Embolie pulmonaire
- Post-traumatique .
Signes cliniques : asymptomatique en cas d’épanchement de faible abondance , douleur thoracique , toux , dyspnée , tachypnée , diminution de l’ampliation thoracique , matité à la percussion , diminution ou abolition des vibrations vocales refoulement de la trachée et de la pointe du cœur du côté opposé , souffle pleurétique doux et expiratoire, rare , frottement pleural si épanchement de faible abondance , en fonction de l’étiologie, perte de poids, frissons, hémoptysie, sueurs nocturnes…
Examens complémentaires :
- Examen du liquide pleural obtenu par ponction pleurale
- Protidémie: < à 30 g/l en cas de transsudat, > à 30 g/l en cas d’exsudat
- Glycopleurie à comparer à la glycémie: souvent abaissée dans les pleurésies d’origine bactérienne et les épanchements des polyarthrites rhumatoïdes, mais également dans les tuberculoses et les épanchements para-pneumoniques
- Compte cellulaire et différentiel
- Cytologie (cellules malignes)
- Présence d’hématies: pleurésies malignes, post-traumatiques (parfois, sang pur: hémothorax) ou embolie pulmonaire
- Amylopleurie à comparer avec l’amylasémie: augmentée en cas de pancréatite
- Acide hyaluronique élevé en cas de mésothéliome
- Triglycérides > à 5 g/l en cas de chylothorax
- Examen direct et culture du liquide pleural pour recherches bactériologique, mycobactérienne et fongique
- Radiographie de thorax de face et de profil, et éventuellement en décubitus latéral
- Échographie pleurale pour repérer un épanchement de faible abondance avant ponction
- Scanner thoracique pour bilan étiologique
- Biopsie pleurale en cas d’exsudat, surtout si l’on suspecte un cancer ou une tuberculose
- Pleuroscopie en cas d’exsudat de cause non retrouvée Hospitalisation
Traitement : oxygène, hydratation, kinésithérapie respiratoire, antibiotique si nécessaire , symphyse pleurale avec 500 mg de doxycycline ou bléomycine chez certains patients , surveillance radiographique de thorax tous les trois mois jusqu’à normalisation , une EFR Explorations fonctionnelles respiratoires tous les trois mois jusqu’à normalisation.
- Origine bactérienne: antibiothérapie seule dans certains cas (enfants), le plus souvent associée à un drainage pleural. Parfois pleurectomie
- Cause maligne: traitement du cancer primitif, ponctions pleurales évacuatrices, drainage, symphyse pleurale
- Chylothorax: régime riche en triglycérides à chaîne courte, traitement de la cause, ligature du canal thoracique
- Hémothorax traumatique: drainage
- Pleurésie hémorragique: traitement de la cause (souvent maligne)
Complications:
- Pleurésie purulente enkystée
- Fistule pleuro-cutanée après drainage pleural
- Fistule broncho-pleurale
- Choc septique en cas de pleurésie purulente
Évolution : Le taux de mortalité est aux alentours de 20% pour les exsudats. Il est plus élevé chez le sujet âgé ou en cas de pathologie sous-jacente.





